中新网黑龙江新闻1月13日电(刘璐)近日,哈医大一院肿瘤腔镜外科主任王刚教授团队为一名久治不愈、不明原因腹部胀痛多年的患者早期明确诊断,并及时开展急诊手术,彻底解除了困扰患者多年的病痛。
患者郭先生(化名)在家人的陪同下来到哈医大一院。问诊时,郭先生面容痛苦、腹痛难忍,医护人员紧急为患者监测生命体征、查体,并积极向陪同人员采集病史。据患者家属描述,郭先生10余年前被当地医院诊断为“急性胰腺炎伴胰腺假性囊肿”,经多次治疗虽有所好转,但疾病仍反复发作。就诊前,患者在进食后再次出现上腹部剧烈疼痛伴腹胀,于当地医院完善全腹CT检查提示“腹腔巨大囊肿”,结合患者家属自述胰腺炎病史,当地医院诊断为“急性胰腺炎复发伴胰腺假性囊肿”,遂紧急前往哈医大一院寻求进一步诊治。
肿瘤腔镜外科王刚主任在了解病情后为患者查体,发现患者腹部有一道长约25cm的手术切口瘢痕,患者家属解释此为40余年前行胃穿孔手术(远端胃大部切除、毕Ⅱ式吻合)和胆囊切除术两次开腹手术后留下的瘢痕。王刚教授在仔细阅读了患者自带的影像学资料后,结合病史,判断患者并非为急性胰腺炎复发伴胰腺假性囊肿:1)CT上胰腺的形态学改变无法有力支持急性胰腺炎的诊断,且所谓的巨大囊肿也与假性囊肿的影像学表现不符;2)从巨大囊肿的位置和形态来看,高度怀疑为十二指肠梗阻,进一步引发了极度扩张。由于患者年纪较大,生命体征不稳,营养状态欠佳,心肺功能较差且存在胃穿孔和胆囊切除手术史,王刚教授随即决定先进行积极的非手术治疗,密切监测患者生命体征变化,包括抗炎、抑酸及全肠外营养支持治疗,留置持续的胃肠减压,并联系消化内科为患者急诊留置肠梗阻导管。但胃管及肠梗阻导管留置后,均未见明显的胃内容物及肠液流出,而患者此时一般状态不断恶化,血压持续降低(感染性休克)、腹胀逐渐加重,并出现了意识模糊的精神症状。
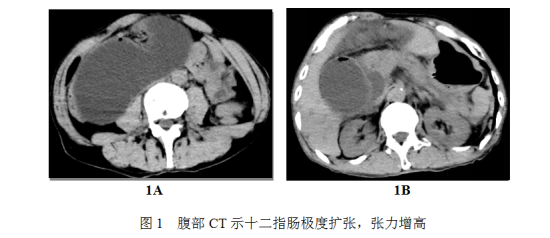
肿瘤腔镜外科王刚教授和李正天教授再次对患者的影像学检查进行了仔细阅读,进一步推测十二指肠梗阻及扩张可能源自胃肠吻合口的输入袢梗阻所致,继续保守治疗则无法有效缓解患者的症状和体征;但患者目前状态极差,手术风险和围术期死亡率极高。在与患者家属反复沟通并得到了家属的理解和支持后,王刚教授决定进行最后一搏,马上为患者进行急诊手术。
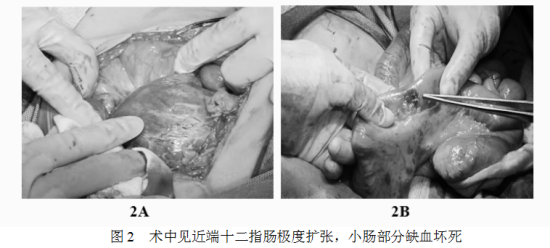
经过紧张而有条不紊的术前准备,王刚教授带领成龙主治医师及许信为、苏铁医师为患者进行了手术治疗。正如术前预判的一样,由于经历过两次开腹手术,患者腹腔内的肠管已经完全腹膜化,腹腔内重度粘连。王刚教授耐心地进行腹腔内粘连的松解和分离,终于成功显露病灶。可见近端十二指肠极度扩张、张力高,胃肠吻合口通畅。小肠以Treitz韧带为中心,逆时针扭转360度,而扭转肠袢卡压输入袢,致十二指肠完全闭袢性肠梗阻,相应肠管蠕动减弱,遂立即复位扭转小肠,确认肠系膜血运;切除部分坏死小肠,缝合关闭肠系膜裂隙,防止内疝复发。手术过程顺利,出血量不足30ml,手术时间不足2小时。术毕,患者入ICU病房继续治疗。
患者一般状态良好、生命体征平稳,遂从ICU病房转回普通病房,采取抗炎、抑酸、化痰、平喘、营养支持等对症治疗。患者术后第一日便离床运动、拔除尿管,次日正常排气,一周后恢复进流食。在肿瘤腔镜外科所有医护人员的共同努力下,患者于术后第12日拔除所有腹腔引流管后顺利出院。
据王刚主任介绍,腹部危重症是普外科一个常见而又特殊的分支,病程凶险、治疗棘手、预后差。在面对腹部危重症患者时,每一位外科医师都会详细询问病史、仔细查体、细致阅读影像学资料、精细术中操作、完善术后管理,抓住诊治过程中的每一个细节,避免“先入为主”的经验性诊断思维,这样才能有效提高复杂腹部危重症患者的治愈率,为更多患者提供高效、安全的医疗服务。(完)




